Wie kommt der Behandlungsvertrag bei einem GKV-Patienten zustande? Rechtliche Grundlagen erklärt

Die ärztliche Behandlung gesetzlich versicherter Patienten in Deutschland basiert auf einem Behandlungsvertrag, der die Rechte und Pflichten von Arzt und Patient regelt. Im GKV-System ist dieser zivilrechtliche Vertrag eng mit dem Sozialversicherungsrecht verknüpft und unterscheidet sich so von privatärztlichen Vereinbarungen. Ärzte und medizinische Fachkräfte agieren dabei sowohl als Heilbehandler als auch als Leistungserbringer im gesetzlich strukturierten Versorgungssystem, was besondere Anforderungen an Vertragsschluss, Leistungsumfang und Dokumentation stellt.
Das Vertragsverhältnis prägt den gesamten Praxisalltag – von der ersten Kontaktaufnahme bis zur Beendigung der Behandlung. Fundierte Kenntnisse der rechtlichen Grundlagen sind entscheidend, um rechtssicher zu handeln, Haftungsrisiken zu minimieren und eine qualitativ hochwertige Versorgung sicherzustellen. Sie schaffen Klarheit über Behandlungspflichten, Aufklärungserfordernisse und Dokumentationsstandards im Zusammenspiel von Bürgerlichem Recht, Sozialgesetzbuch und berufsrechtlichen Vorgaben.
Gesetzliche Grundlagen des Behandlungsvertrags im GKV-System
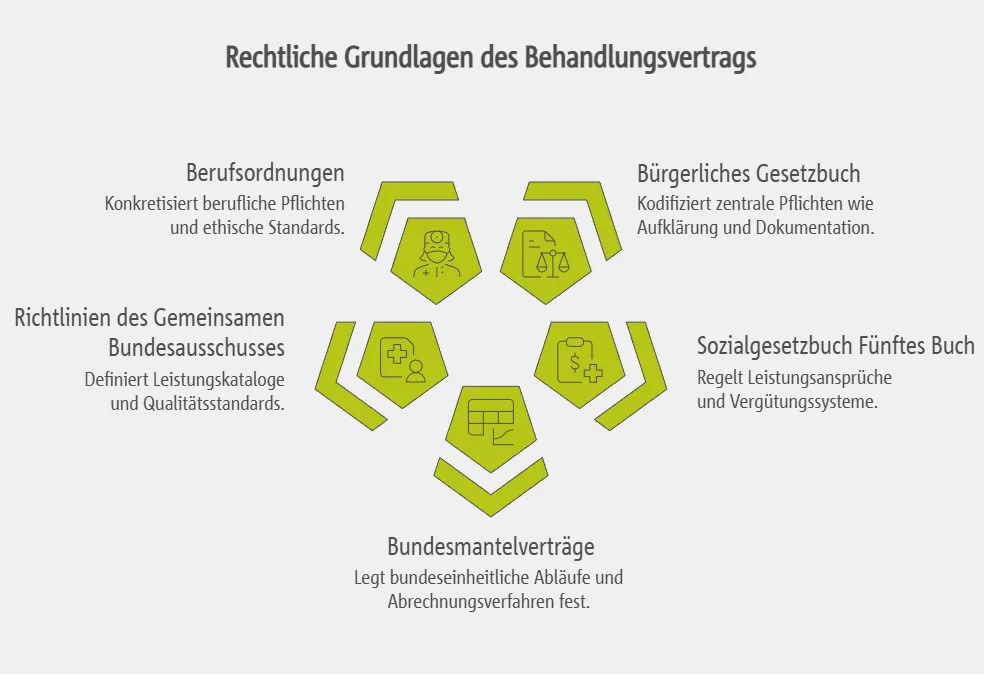
Der Behandlungsvertrag zwischen Arzt und gesetzlich versicherten Patienten ist in Deutschland durch ein mehrstufiges Normengefüge aus zivilrechtlichen, sozialrechtlichen und berufsrechtlichen Regelungen verankert.
Diese setzen sich zusammen aus:
- Bürgerliches Gesetzbuch (§§ 630a–630h BGB): Kodifiziert den Behandlungsvertrag und legt zentrale Pflichten wie Aufklärung, Dokumentation und Einsichtsrechte fest.
- Sozialgesetzbuch Fünftes Buch (SGB V): Regelt Leistungsansprüche (§§ 27 ff.), Rahmenbedingungen für vertragsärztliche Versorgung (§§ 72–75), Wirtschaftlichkeitsgebote (§ 12), Vergütungssysteme und Zuzahlungsregelungen.
- Bundesmantelverträge und regionale Gesamtverträge: Legen bundeseinheitliche Abläufe, Überweisungsmodalitäten, Verordnungsrichtlinien und Abrechnungsverfahren fest.
- Richtlinien des Gemeinsamen Bundesausschusses (G-BA): Definieren Leistungskataloge, Qualitätsstandards und Behandlungsleitlinien.
- Berufsordnungen der Landesärztekammern: Konkretisieren berufliche Pflichten, ethische Standards und Sanktionen bei Verstößen.
Der Zustandekommen des Behandlungsvertrags: Vertragsschluss in der Praxis
In der ärztlichen Versorgung gesetzlich versicherter Patienten erfolgt der Vertragsschluss regelmäßig formfrei und durch konkludentes Handeln. Maßgeblich ist das nach außen erkennbare Zusammenwirken von Behandlungswunsch und Behandlungsbereitschaft, das sich in bestimmten Konstellationen zeigt.
Dazu zählen:
- Kontaktaufnahme oder Terminvereinbarung: Das Behandlungsbegehren wird durch telefonische, digitale oder persönliche Terminabsprachen erklärt; die Annahme erfolgt durch Terminvergabe oder unmittelbare Aufnahme in den Praxisablauf.
- Erscheinen in der Praxis: Das Betreten der Praxisräume, die Anmeldung oder die Schilderung von Beschwerden stellen ein konkludentes Angebot auf Abschluss eines Behandlungsvertrags dar.
- Einbindung in den Behandlungsablauf: Maßnahmen wie Anamneseerhebung, Diagnostik oder therapeutische Interventionen begründen spätestens die rechtlich verbindliche Vertragsbeziehung.
- Notfall- und Akutsituationen: Ist eine Willenserklärung nicht möglich, entsteht das Behandlungsverhältnis kraft gesetzlicher Konstruktion auf Grundlage der mutmaßlichen Einwilligung (§ 630d Abs. 1 Satz 4 BGB) sowie der berufsrechtlichen Behandlungspflicht.

Rechte und Pflichten aus dem Behandlungsvertrag
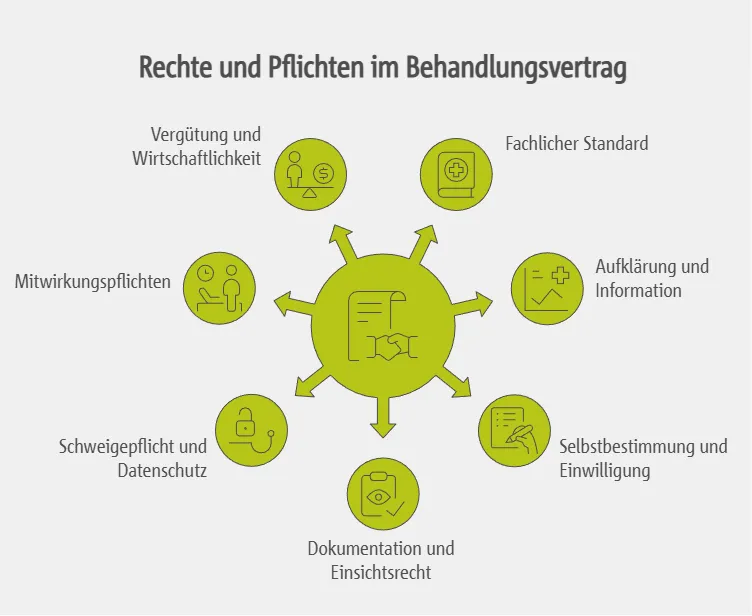
Aus dem Behandlungsvertrag ergibt sich ein wechselseitiges Pflichtengefüge, das die medizinische Versorgung rechtlich strukturiert und absichert.
Zentralen Inhalte sind:
- Behandlung nach fachlichem Standard: Verpflichtung zur medizinisch indizierten Versorgung nach dem anerkannten Stand der Wissenschaft innerhalb des GKV-Leistungskatalogs.
- Aufklärung und Information: Rechtzeitige, verständliche Aufklärung über Diagnose, Behandlungsalternativen, Risiken, Erfolgsaussichten und Folgen unterlassener Maßnahmen als Voraussetzung wirksamer Einwilligung.
- Selbstbestimmung und Einwilligung: Jede Maßnahme bedarf der Zustimmung; Behandlungen können abgelehnt oder beendet werden.
- Dokumentation und Einsichtsrecht: Vollständige, zeitnahe Dokumentation aller behandlungsrelevanten Inhalte sowie Anspruch auf Einsicht in die Patientenakte gemäß § 630g BGB.
- Schweigepflicht und Datenschutz: Dauerhafte Vertraulichkeit aller personenbezogenen Gesundheitsdaten, auch über das Ende des Behandlungsverhältnisses hinaus.
- Mitwirkungspflichten der behandelten Person: Wahrheitsgemäße Angaben, Teilnahme an diagnostischen Maßnahmen und Einhaltung therapeutischer Vorgaben.
- Vergütung und Wirtschaftlichkeit: Vergütung über die Kassenärztlichen Vereinigungen bei gleichzeitiger Bindung an das Wirtschaftlichkeitsgebot des SGB V.
Praxisverwaltung leicht gemacht mit den Softwarelösungen von medatixx
Die Praxissoftware von medatixx unterstützt Arztpraxen dabei, organisatorische und rechtliche Anforderungen effizient umzusetzen. Sie integriert Terminplanung, Dokumentation, Abrechnung und Patientendatenverwaltung in die täglichen Abläufe, sodass alle Prozesse nachvollziehbar und strukturiert bleiben.
Regelmäßige Updates sichern die Einhaltung gesetzlicher und krankenkassenärztlicher Vorgaben. Zubuchbare Funktionen wie digitale Archivierung, Online-Terminmanagement und Videosprechstunden erleichtern den Praxisalltag und ermöglichen es, den Fokus auf eine optimale Patientenversorgung zu legen.
Live-Demo oder Gratisversion: Praxissoftware medatixx kennenlernen
In 40 Minuten lernen Sie online die Vorteile und wichtigsten Funktionen der Praxissoftware unverbindlich kennen. Oder testen Sie vorab eigenständig die Software kostenlos für 90 Tage in der Gratisversion.
Hier finden Sie eine Anleitung zur Installation der Gratisversion sowie weitere Informationen zu Systemvoraussetzungen von medatixx im PDF-Format:
Installationsanleitung
Sonderfälle und besondere Vertragssituationen im GKV-Bereich
Im Praxisalltag treten immer wieder Situationen auf, in denen der Standard-Behandlungsvertrag an seine rechtlichen Grenzen stößt und besondere Prüfung erfordert. Solche Ausnahmefälle beeinflussen Einwilligungsfähigkeit, Vertretung, Haftung und Behandlungsorganisation und erfordern abweichende Vorgehensweisen.
Wichtige Sondersituationen umfassen:
- Behandlung Minderjähriger: Die Einwilligungsfähigkeit hängt vom Reifegrad ab; Jugendliche ab etwa 14 Jahren können Routinebehandlungen eigenständig zustimmen, bei schwerwiegenden Eingriffen ist eine elterliche Zustimmung erforderlich.
- Eingeschränkte Geschäftsfähigkeit: Bei geistiger Beeinträchtigung, Demenz oder psychischen Erkrankungen muss der Betreuungsstatus geprüft werden; Vorsorgevollmachten oder gerichtlich bestellte Betreuer handeln als Vertragspartner.
- Notfallvertretungen und faktische Bevollmächtigungen: Begleitpersonen ohne formale Vollmacht können Unsicherheit über Vertretungsbefugnis erzeugen; die Legitimation sollte dokumentiert und im Zweifel überprüft werden.
- Behandlungsablehnung durch Einwilligungsfähige: Auch bei bestehendem Vertrag endet die Behandlungspflicht, wenn medizinisch indizierte Maßnahmen verweigert werden; Aufklärung über Konsequenzen und Dokumentation sind entscheidend für Haftungssicherheit.
- Vorzeitige Vertragsbeendigung: Praxiswechsel oder Ausschluss bei Vertrauensverlust erfordern nachvollziehbare Begründungen und Übergangslösungen zur Sicherstellung der Versorgung.
Zusammenfassung: Rechtssicherheit im Behandlungsvertrag mit GKV-Patienten
Die rechtssichere Gestaltung von Behandlungsverträgen im GKV-System erfordert die koordinierte Beachtung zivilrechtlicher Vorgaben aus dem BGB, sozialversicherungsrechtlicher Regelungen des SGB V und berufsrechtlicher Standards. Entscheidend sind eine vollständige, nachvollziehbare Dokumentation von Diagnostik, Therapie und Aufklärung, die konsequente Umsetzung von Informations- und Einwilligungspflichten vor jeder medizinischen Maßnahme sowie die sachgerechte Handhabung von Sonderfällen wie Notfällen, eingeschränkter Geschäftsfähigkeit oder Behandlungsablehnungen.
Rechtssicherheit entsteht, wenn theoretische Kenntnisse in klare Verhaltensabläufe überführt werden, interne Prozesse regelmäßig überprüft und das Praxisteam kontinuierlich geschult wird. Durch die bewusste Gestaltung des Erstkontakts, die sorgfältige Abwägung zwischen Patientenautonomie und Fürsorgepflicht sowie die lückenlose Dokumentation auch schwieriger Situationen können medizinische Qualität, Haftungssicherheit und vertrauensvolle therapeutische Beziehungen gleichzeitig gewährleistet werden.
