Warum gibt es zu wenig Kassensitze für Psychotherapie? – Ursachen, Bedarfsplanung und Lösungsansätze

Der Mangel an kassenärztlich zugelassenen Psychotherapiesitzen zählt zu den zentralen strukturellen Problemen der psychotherapeutischen Versorgung in Deutschland. Hintergrund ist vor allem das Missverhältnis zwischen dem steigenden Bedarf an psychotherapeutischer Behandlung und der begrenzten Zahl an Kassensitzen, die durch die gesetzliche Bedarfsplanung reguliert wird. Die Folge sind häufig lange Wartezeiten auf einen Therapieplatz, die in vielen Regionen mehrere Monate betragen können.
Gleichzeitig erschwert die begrenzte Zahl an Kassensitzen auch Psychotherapeuten den Zugang zur vertragspsychotherapeutischen Versorgung. Neuzulassungen hängen von regionalen Versorgungsgraden sowie den Vorgaben der Bedarfsplanung ab, die von den Kassenärztlichen Vereinigungen umgesetzt werden. Ein Verständnis dieser strukturellen Rahmenbedingungen ist daher wichtig, um die Ursachen der bestehenden Versorgungsengpässe besser einordnen zu können.
Das Problem der Unterversorgung in der Psychotherapie erkennen – Typische Anzeichen
Versorgungsengpässe in der psychotherapeutischen Versorgung zeigen sich im Praxisalltag deutlich und gehen über normale Auslastungsschwankungen hinaus. Wenn Wartelisten dauerhaft sehr lang sind und Neuaufnahmen über Monate hinweg nicht möglich sind, deutet dies auf eine strukturelle Unterversorgung hin.
Typische Anzeichen für eine ausgeprägte Unterversorgung sind:
- Lange Wartezeiten: Häufig vergehen sechs Monate oder länger zwischen Erstgespräch und Beginn einer regulären Therapie.
- Überlastete Praxen: Viele Praxen führen geschlossene Wartelisten oder nehmen keine neuen Patienten mehr auf.
- Regionale Unterschiede: Besonders in ländlichen Regionen fehlen häufig ausreichend Therapieangebote, wodurch lange Anfahrtswege entstehen.
- Sehr hohe Nachfrage: Psychotherapeuten erhalten regelmäßig deutlich mehr Anfragen, als sie mit ihren vorhandenen Kapazitäten abdecken können.
- Begrenzte Weitervermittlung: Akutsprechstunden oder probatorische Sitzungen können oft nicht in eine reguläre Therapie übergehen, weil keine freien Plätze vorhanden sind.
- Niedrige Versorgungsgrade: In einigen Planungsbereichen liegt der Versorgungsgrad unter dem Bedarf, wodurch der Zugang zur Behandlung zusätzlich erschwert wird.

Ursachen des Kassensitzmangels – Strukturelle und systemische Faktoren
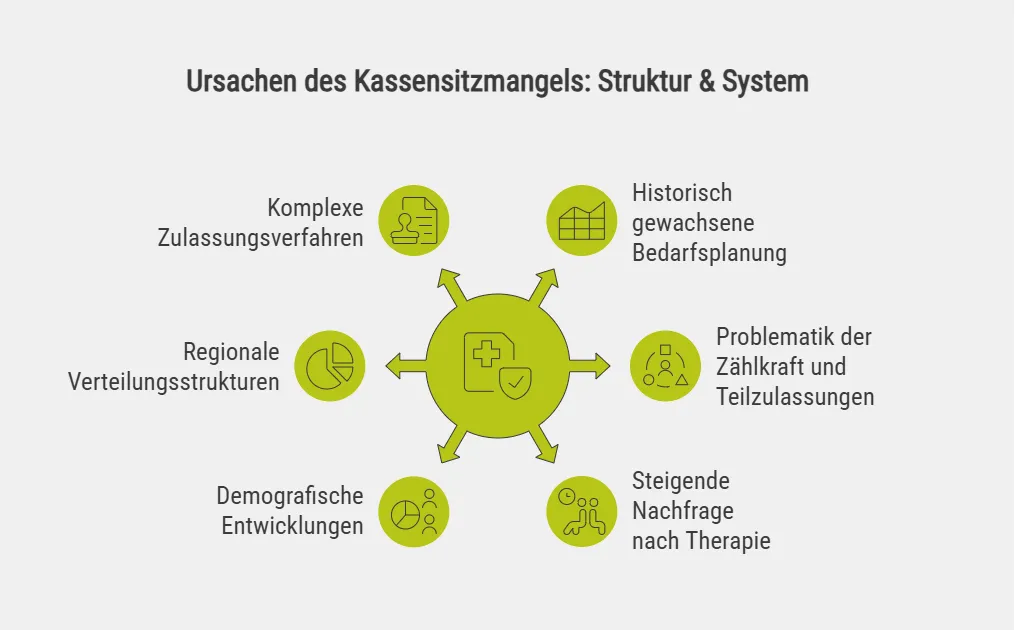
Der Mangel an kassenärztlichen Psychotherapiesitzen in Deutschland beruht auf mehreren strukturellen und systemischen Faktoren. Besonders prägend ist das Zusammenspiel historischer Planungsstrukturen, steigender Nachfrage nach psychotherapeutischer Behandlung und administrativer Hürden im Zulassungssystem.
Zu den wichtigsten Ursachen zählen:
- Historisch gewachsene Bedarfsplanung: Die heutige Sitzverteilung basiert weitgehend auf Planungsgrundlagen aus den 1990er-Jahren, als der Bedarf an Psychotherapie deutlich geringer eingeschätzt wurde.
- Problematik der Zählkraft und Teilzulassungen: Die Bedarfsplanung rechnet in „Vollzeit-Äquivalenten“ (Zählkraft 1,0). Da jedoch ein immer größerer Anteil an Psychotherapeuten auf halben Kassensitzen (0,5-Zulassungen) arbeitet, verteilt sich das theoretische Sitzplatz-Kontingent zwar auf mehr Köpfe, die tatsächliche Stundenkapazität pro Therapeut bleibt jedoch stark limitiert, was die Suche nach freien Behandlungsplätzen erschwert.
- Steigende Nachfrage nach Therapie: Entstigmatisierung psychischer Erkrankungen, gesellschaftliche Veränderungen und höhere psychische Belastungen führen dazu, dass mehr Menschen therapeutische Hilfe in Anspruch nehmen.
- Demografische Entwicklungen: Bevölkerungswachstum in Ballungsräumen sowie eine steigende Lebenserwartung erhöhen den Bedarf an psychotherapeutischer Versorgung zusätzlich.
- Regionale Verteilungsstrukturen: Kassensitze sind an feste Planungsbereiche gebunden und lassen sich nur begrenzt an neue Bevölkerungsentwicklungen anpassen.
- Komplexe Zulassungsverfahren: Neuzulassungen unterliegen umfangreichen Prüf- und Genehmigungsprozessen durch die Zulassungsausschüsse der Kassenärztlichen Vereinigungen.
Bedarfsplanung durch die Kassenärztliche Vereinigung – Mechanismen und Grenzen
Die ambulante psychotherapeutische Versorgung in Deutschland wird durch die Bedarfsplanung gesteuert, deren Grundlage die Bedarfsplanungsrichtlinie des Gemeinsamen Bundesausschusses bildet. Auf dieser Basis ermitteln die Kassenärztlichen Vereinigungen für definierte Planungsbereiche – meist Stadt- und Landkreise – den sogenannten Versorgungsgrad. Dieser ergibt sich aus dem Verhältnis zwischen der tatsächlichen Zahl zugelassener Psychotherapeuten und einem rechnerischen Sollwert, der aus bundesweit festgelegten Einwohner-Therapeuten-Verhältniszahlen abgeleitet wird. Liegt der Versorgungsgrad über etwa 110 Prozent, gilt ein Gebiet formal als überversorgt und weitere Zulassungen werden in der Regel gesperrt.
In der Praxis zeigt sich jedoch, dass dieses Planungssystem mehrere strukturelle Grenzen aufweist:
- Historische Berechnungsgrundlagen: Die zugrunde liegenden Verhältniswerte orientieren sich teilweise an älteren Inanspruchnahmedaten und reagieren nur langsam auf steigenden Behandlungsbedarf.
- Folgen der Strukturreform: Die Einführung von verpflichtenden psychotherapeutischen Sprechstunden und Akutbehandlungen sollte den Erstzugang erleichtern. In der Realität führt dies jedoch oft dazu, dass Therapeuten zwar Erstgespräche anbieten müssen, aber kaum noch freie Kapazitäten für die sich anschließende, notwendige Langzeittherapie haben.
- Administrative Planungsgrenzen: Die Einteilung nach Stadt- und Landkreisen bildet reale Versorgungsräume und Patientenbewegungen oft nur unzureichend ab.
- Starre Zulassungsschwellen: Die Orientierung am 110-Prozent-Versorgungsgrad kann dazu führen, dass Regionen formal als ausreichend versorgt gelten, obwohl weiterhin lange Wartezeiten bestehen.
Digitale Praxisorganisation für Psychotherapeuten mit psyx von medatixx
Psychotherapeutische Praxen stehen häufig vor der Aufgabe, eine hohe Nachfrage nach Behandlungsplätzen mit begrenzten zeitlichen und organisatorischen Ressourcen zu bewältigen. Digitale Praxissoftware kann dabei unterstützen, Verwaltungsaufgaben zu strukturieren und Arbeitsprozesse im Praxisalltag effizienter zu gestalten.
Die Praxissoftwarelösungen von medatixx helfen Praxen, zentrale organisatorische Abläufe digital zu steuern. Mit der speziell für psychotherapeutische Praxen entwickelten Software psyx lassen sich beispielsweise Terminplanung und Therapieverwaltung in einer Anwendung organisieren. Funktionen wie anpassbare Protokollvorlagen, mobile Nutzungsmöglichkeiten sowie Erweiterungen für Online-Terminmanagement oder Videosprechstunden tragen dazu bei, Abläufe im Praxisbetrieb übersichtlich zu koordinieren und den Arbeitsalltag zu vereinfachen.
Live-Demo oder Gratisversion: Praxissoftware psyx jetzt kennenlernen
In 40 Minuten lernen Sie online die Vorteile und wichtigsten Funktionen der Praxissoftware unverbindlich kennen. Oder testen Sie vorab eigenständig die Software kostenlos für 90 Tage in der Gratisversion.
Hier finden Sie eine Anleitung zur Installation der Gratisversion sowie weitere Informationen zu den Hardware-Voraussetzungen von psyx im PDF-Format: Installationsanleitung
Lösungsansätze zur Verbesserung der Versorgungssituation
Um die Engpässe in der psychotherapeutischen Versorgung zu reduzieren, diskutieren Politik und Fachgremien verschiedene Maßnahmen, die sowohl kurzfristige Entlastung schaffen als auch langfristige strukturelle Verbesserungen ermöglichen sollen.
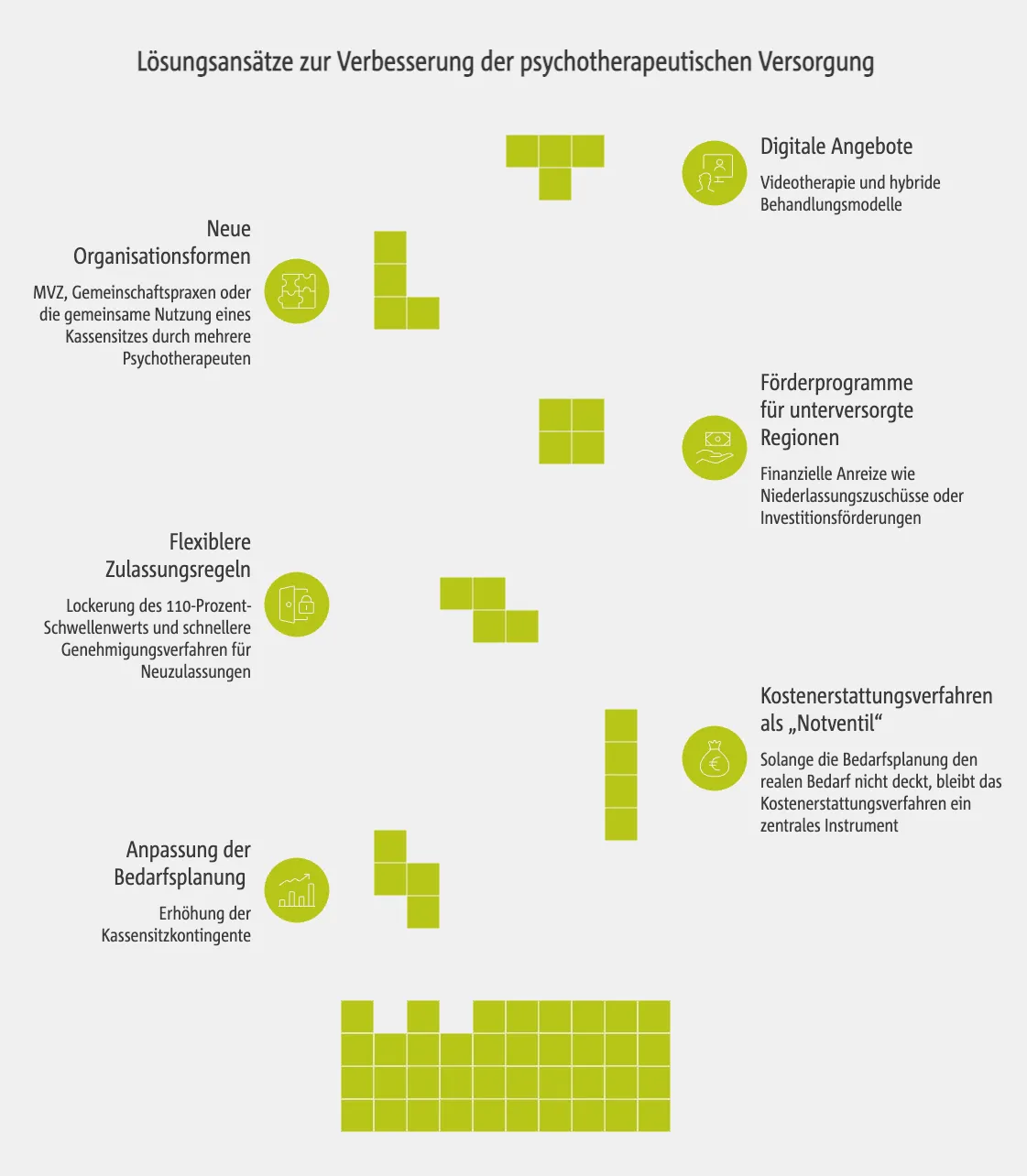
Wichtige Ansätze umfassen:
- Anpassung der Bedarfsplanung: Erhöhung der Kassensitzkontingente sowie Überarbeitung der Einwohner-Therapeuten-Verhältniszahlen, um die Versorgung stärker am tatsächlichen Bedarf auszurichten.
- Kostenerstattungsverfahren als „Notventil“: Solange die Bedarfsplanung den realen Bedarf nicht deckt, bleibt das Kostenerstattungsverfahren nach § 13 Abs. 3 SGB V ein zentrales Instrument. Patienten können sich hierbei in Privatpraxen behandeln lassen, wenn nachweislich kein zeitnaher Platz bei einem Therapeuten mit Kassenzulassung gefunden wird.
- Flexiblere Zulassungsregeln: Lockerung des 110-Prozent-Schwellenwerts und schnellere Genehmigungsverfahren für Neuzulassungen.
- Förderprogramme für unterversorgte Regionen: Finanzielle Anreize wie Niederlassungszuschüsse oder Investitionsförderungen sollen Psychotherapeuten zur Praxisgründung in ländlichen Gebieten motivieren.
- Neue Organisationsformen: Medizinische Versorgungszentren, Gemeinschaftspraxen oder die gemeinsame Nutzung eines Kassensitzes durch mehrere Psychotherapeuten ermöglichen eine effizientere Nutzung vorhandener Behandlungskapazitäten.
- Digitale Therapieangebote: Videotherapie und hybride Behandlungsmodelle können den Zugang zu psychotherapeutischer Versorgung verbessern, insbesondere in Regionen mit wenigen Praxen.
Zukunftsperspektiven und nachhaltige Versorgungsplanung
Eine langfristig stabile psychotherapeutische Versorgung erfordert Planungssysteme, die sich flexibel an gesellschaftliche und gesundheitliche Entwicklungen anpassen können. Steigende Behandlungsbedarfe, demografische Veränderungen und neue Belastungsfaktoren zeigen, dass starre Planungsmodelle zunehmend an ihre Grenzen stoßen. Zukünftig werden daher datengestützte Bedarfsanalysen wichtiger, die Bevölkerungsentwicklung, Morbiditätsdaten und regionale Besonderheiten regelmäßig berücksichtigen und so frühzeitig auf Veränderungen reagieren können.
Darüber hinaus hängt eine nachhaltige Versorgung wesentlich von ausreichend Fachkräften und flexiblen Versorgungsstrukturen ab. Attraktive Ausbildungs- und Arbeitsbedingungen, kooperative Praxisformen sowie regionale Versorgungsnetzwerke können dazu beitragen, vorhandene Ressourcen besser zu nutzen. In Kombination mit unterschiedlichen Therapieformaten – etwa Einzel- und Gruppentherapien oder digitalen Behandlungsangeboten – lassen sich Versorgungskapazitäten erweitern und der Zugang zu psychotherapeutischer Unterstützung langfristig verbessern.
